18. Februar 2022
Painful Os Peroneum Syndrom
Ursache für lateralen Fußschmerz
Lateraler Fußschmerz kann verschiedene Ursachen haben. Eine mögliche, aber weitgehend unbekannte ist das Painful Os Peroneum Syndrom.
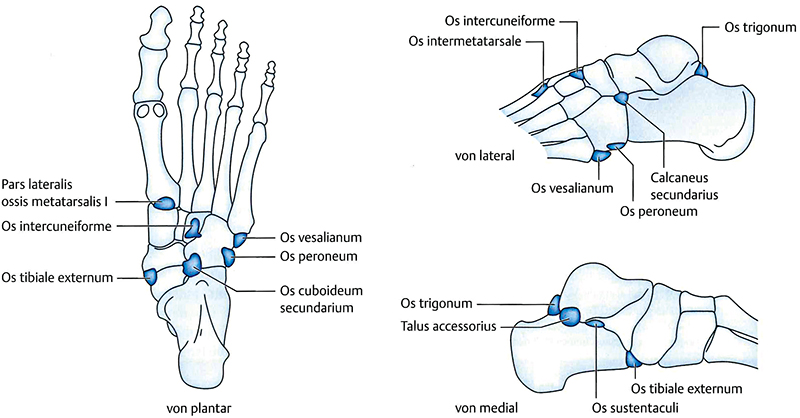
Grafik: Dihlmann W. und Stäbler A. 2011
Inhalt
Anmelden und weiterlesen
Neu hier? Schließen Sie jetzt Ihr Abonnement ab!
Mit einem Abonnement erhalten Sie Zugriff auf alle Online-Inhalte.
Sie besitzen bereits ein Abonnement?
Nutzen Sie Ihr Abonnement auch digital und profitieren Sie von der großen Fachartikelvielfalt . Der Zugang ist bei Ihrem Abonnement bereits enthalten und für Sie kostenlos.





