Moderne Therapie der Rheumatoiden Arthritis
[Abo] Die Rheumatoide Arthritis (RA) ist eine chronisch-entzündliche, meist schubweise verlaufende Systemerkrankung. Die genaue Entstehungsursache ist bis heute nicht komplett geklärt. Diverse Risikofaktoren wurden ermittelt, welche einen schweren Krankheitsverlauf, beziehungsweise eine frühe Manifestation der Erkrankung verursachen (z.B. Nikotinkonsum).
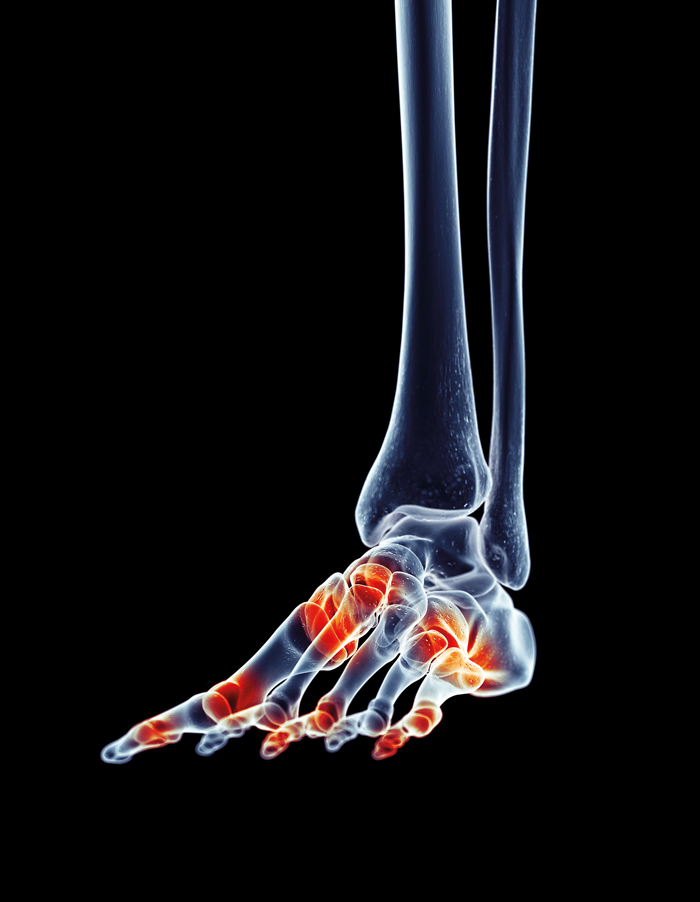
Eine ausgeprägte Anfälligkeit für das Auftreten der Erkrankung scheint jedoch genetisch vererbt zu werden. Die Prävalenz, also der prozentuale Anteil der Erkrankten zu den Nicht-Erkrankten, beträgt weltweit zirka 0,5 – ein Prozent und nimmt mit höherem Lebensalter drastisch zu. Frauen sind dabei zirka drei Mal häufiger betroffen als Männer und erkranken zudem in einem früheren Lebensalter. Die Erkrankung manifestiert sich durch die typischen Entzündungszeichen (Rötung, Schwellung, Überwärmung, Schmerz und Funktionseinschränkung). Diese treten häufig im symmetrischen Befallsmuster an den peripheren Gelenken auf, bevorzugt anfänglich an den kleinen Gelenken der Füße und Hände. Im Krankheitsverlauf können dann sämtliche auch größere Gelenke betroffen sein, aber auch Sehnen (Tenosynovialitis) und Schleimbeutel (Bursitis). Eine „Heilung“ der RA ist bis heute nicht möglich. Ziele einer Therapie sind somit die Remission der Entzündungsaktivität, der Funktions- und Krafterhalt sowie die Linderung von Schmerzen.