30. Januar 2017
Ursachen und Therapie
Fersenschmerz
Im Laufe des Lebens erkranken etwa zehn Prozent der Menschen an plantaren Fersenschmerzen. Risikofaktoren sind die Belastung durch das Laufen, Plattfüßigkeit, Belastung durch einen stehenden Beruf, insbesondere auch auf harten Böden, Übergewicht und eingeschränkte Dorsalflexion im Sprunggelenk. In bis zu einem Drittel der Fälle liegt eine beidseitige Betroffenheit vor (Orchard 2012/Beeson 2014).
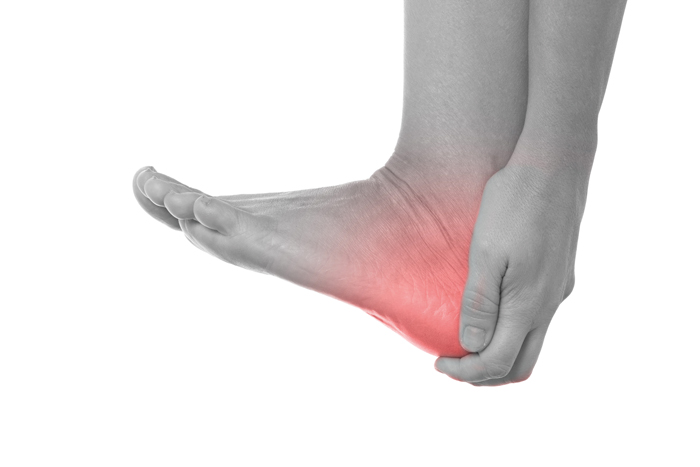
Foto: Sentello/Fotolia
Inhalt
Anmelden und weiterlesen
Neu hier? Schließen Sie jetzt Ihr Abonnement ab!
Mit einem Abonnement erhalten Sie Zugriff auf alle Online-Inhalte.
Sie besitzen bereits ein Abonnement?
Nutzen Sie Ihr Abonnement auch digital und profitieren Sie von der großen Fachartikelvielfalt . Der Zugang ist bei Ihrem Abonnement bereits enthalten und für Sie kostenlos.





